Edukiak
Kolangiokartzinoma
Zer da hori ?
Cholangiocarcinoma behazun-hodietako minbizia da. Gibel barruko edo aparteko behazun-zuhaitzaren epitelioari eragiten dio, hau da, behazunak biltzeko kanalen multzoa osatzen duten estuki elkarren ondoan dauden zelulez osatutako ehunari. Behazuna gibelak ekoizten duen likido horixka likatsu bat da, eta, hortaz, gibeleko edo kanpoko gaixotasuna garatzeko aukera dago.
Gaixotasunaren prebalentzia oraindik gutxi ezagutzen den arren, kolangiokartzinomak urdail-hesteetako minbizien ia % 3 eta hepato-behazun gaiztoen % 10 eta 15 inguru hartzen ditu. Patologia honen garapenean gizonezkoen nagusitasun apur bat dago. Gainera, gaixotasuna batez beste 50 eta 70 urte bitartean garatzen da.
Tumore honen garapenaren jatorria oraindik ez dago argi. Dena den, badirudi bere agerpena esporadikoa dela, hots, populazio bateko pertsona jakin batzuei bakarrik eragiten diela “transmisio-kate” definiturik egon gabe. (1)
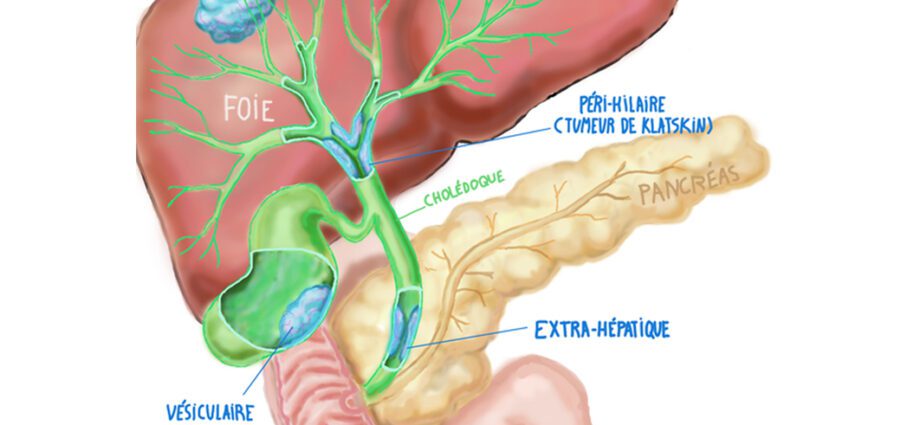
Minbizi hau honako hauetan garatu daiteke:
– gibel barneko behazun-hodiak. Bide hauek hodi txikiek (canaliculi), Herring-hodiek eta behazun-hodiek osatzen dituzte. Kanal multzo hau ezkerreko eta eskuineko kanal komun bat osatzen dute. Hauek gibela uzten dute, aldi berean, hodi estrahepatiko arrunt bat osatzeko. Eskuineko eta ezkerreko gibel-hodien arteko loturari eragiten dion tumore forma jakin bati deitzen zaio: Klatskin-en tumorea;
– behazun-hodi extrahepatikoak, behazun-hodi nagusiak eta behazun-hodi osagarriak osatuta.
Minbizi mota honekin lotutako sintomak desberdinak dira gibel barruko edo aparteko kaltearen arabera. Gainera, gaixotasuna garapen-fase aurreratuan dagoenean agertu ohi dira adierazpen klinikoak.
Gaixotasun arraroa da, 1 pertsonatik 100eko intzidentzia duena. (000)
Sintomak
Gaixotasunaren sintomak fase aurreratuan agertzen dira eta desberdinak dira tumorearen kokapenaren arabera.
Izan ere, tumorea hepatikoa den kasuetan, lotutako sintomak hauek dira: (1)
– agerpen kolestatikoak: gorotz argiak, icterizia, gernu iluna, pruritoa, etab.
- deserosotasuna;
- pisua galtzea;
– Neke eta ahultasun sentsazioa.
Gibel barneko inplikazioaren testuinguruan, gaixotasuna ondoeza eta sabeleko sintoma espezifikoen bidez definitzen da, hala nola:
- pisua galtzea;
- anorexia;
- sabeleko mina.
Gaixotasunarekin beste sintoma batzuk ere lotu daitezke: (2)
- sukar ;
- azkura;
– mina sabelaldeko goiko eskuineko aldean.
Gaixotasuna hainbat fasetan definitzen da: (3)
– 1a etapa: minbizia behazun-hodien barruan kokatzen da;
– 1b etapa: minbizia hodi linfatikoetatik hedatzen eta hedatzen hasten da;
– 2. etapa: minbizia ehunen (gibela batez ere) eta hodi linfatikoen bidez hedatzen hasten da;
– 3. etapa: minbizia metastasia forman dago odol eta linfa-hodi gehienetan;
– 4. etapa: minbizia organo guztietara zabaltzen da.
Gaixotasunaren jatorria
Behazun-hodietako minbiziaren kausa zehatza, gaur egun, oraindik ezezaguna da. Hala ere, kolangiokartzinoma garatzeko arrisku-faktoreak hobeto ulertzen dira.
Minbizia zelulen informazio genetikoaren eramailearen barneko mutazioetatik sortzen da: DNA.
Zelulen barneko mutazio genetiko hauek zelulen garapena eta kontrolik gabeko hazkuntza areagotzea eragiten dute, eta horrek tumore izeneko zelula multzo bat sortzen du.
Minbizia garaiz diagnostikatzen ez bada eta/edo berehala tratatzen ez bada, tumorea handitu eta zuzenean gorputzeko beste ataletara heda daiteke. by odol-fluxua. (3)
Cholangiocarcinoma behazun-hodietan eragiten duen tumore bat da. Normalean poliki-poliki garatzen da eta egoera metastatikorako bilakaera ere motela izaten da.
Gainera, gaixotasunaren baheketa tumorearen fase aurreratuan egin ohi da.
Tumorea behazun-hodian zehar edozein mailatan hazi daiteke eta behazun-fluxua blokeatu.
Arrisku faktoreak
Gaixotasunaren jatorri zehatza gaur egun oraindik ezezaguna bada ere, gaixotasunarekin lotutako arrisku-faktore asko esplizituak dira. Hau da, bereziki: (2)
- kisteak presentzia behazun-hodietan;
- behazun-hodien edo gibeleko hantura kronikoa;
- kolangitis esklerosante primarioa eta sekundarioa (behazun-hodien hantura nekrotizatzailea estutzea eragiten duena eta behazunaren fluxu normala hausten duena);
- kolitis ultzeragarria (heste lodiaren hanturazko gaixotasun kronikoa);
- Tifus-garraio kronikoa (sukar tifoideen garapena, zeinen jatorria agente infekzioso batetik datorren eta banako batetik bestera transmititu daitekeena);
- infekzio parasitoak Opisthochis viverrini bikotea Clonorchis sinensis ;
- torotrastarekiko esposizioa (x izpien erradiografietan erabiltzen den kontraste-agentea).
Tumore mota honen garapenean beste faktore pertsonal batzuk ere sartzen dira jokoan: (3)
- adina; 65 urtetik gorakoek gaixotasuna garatzeko arrisku handiagoa dute;
- produktu kimiko batzuen esposizioa. Thorotrastarekiko esposizioa da adibiderik adierazgarriena. Izan ere, frogatuta dago erradiografian oso erabilia den agente kimiko honen esposizioak, 1960ko hamarkadan debekatu aurretik, kolangiokartzinoma garatzeko arriskua areagotzen duela. Gaixotasuna garatzeko arriskua areagotzeko beste produktu kimiko batzuk ere parte hartzen dute, amiantoak edo PCBak (bifenilo polikloratuak, esaterako). Lehenengoa luzaroan erabili zen suaren aurkako material gisa eraikuntza, eraikuntza eta industria sektoreetan. PCBak ere askotan erabili izan dira industrian eta eraikuntzan. Produktu kimiko hauek araudi zorrotzen menpe daude orain;
- B edo C hepatitisaren presentzia;
- zirrosiaren presentzia;
- GIBarekin (Giza Immunoeskasiaren Birusa);
- I eta II motako diabetesa;
- obesitatea;
- tabakoa.
Prebentzioa eta tratamendua
Gaixotasunaren diagnostikoa egiteko, behazun-hodietako minbiziaren baheketa proba desberdinak egin behar dira. (3)
- kolangiokarcinoma diagnostikatzeko odol-analisia erabiltzen da. Izan ere, behazun-hodietan tumore bat garatzen den testuinguruan, minbizi-zelulek odol-analisi baten bidez identifikatu daitezkeen substantzia kimiko berezi batzuk askatzen dituzte. Hala ere, markatzaile hauek beste baldintza batzuetan ere askatu daitezke. Substantzia horien presentzia ez dago sistematikoki lotuta behazun-hodietako minbiziaren garapenarekin;
- behazun-hodien eskanerrak gorputz-atal honen barruko irudia lortzeko aukera ematen du, anomaliak antzemateko;
- tomografiak, gibeleko X izpi batzuen bidez, organo honen azterketa zehatzagoa ahalbidetzen du 3 dimentsioko irudien bidez;
- MRI (Erresonantzia Magnetikoaren Irudia), eremu magnetikoen eta irrati-uhinen sistema erabiliz gibelaren barruko irudia lortzeko;
- Kolangiopankreatografia atzerakoiaren endoskopia behazun-hodien anomaliak zehatzagoak nabarmentzeko baliabidea da;
- perkutaneo transhepatic kolangiografia ere erabiltzen da behazun-maskurraren ikuspegi zehatza lortzeko;
- biopsiak diagnostikoa baieztatzea ahalbidetzen du.
Behazun-hodietako minbiziaren kasu gehienak ezin dira sendatu. Hala ere, gaixotasunaren tratamenduak sintoma zehatzak izan ohi dira.
Pazientearen jarraipena espezialistek (zirujauak, onkologoa, erradiologoa, erizainak, gastroenterologoa, etab.) osatutako diziplina anitzeko talde bati esker egiten da. (3)
Eskaintzen diren tratamenduak sintomen eta minbiziaren bilakaeraren araberakoak dira.
1. eta 2. faseetan, kirurgia posible da behazun-maskuaren, behazun-hodien edo gibelaren zati bat berritzeko.
3. fasean, tratamenduaren arrakasta izateko aukerak hodi linfatikoen kalte-mailaren araberakoak dira.
Azkenik, 4. fasean, tratamenduaren arrakasta-tasa nahiko baxua da.
Gaixotasunaren tratamenduak minbizi-ehunak berritzea ahalbidetzen duten esku-hartze kirurgikoak eragin ditzake: minbizi-zelulak dituzten behazun-hodien zati bat, behazun-maskuria, kaltetutako zenbait hodi linfatiko edo baita gibelaren zati bat ere.
Normalean, ebakuntza egin eta jasan duten pertsonen % 20 eta % 40 artean bizirik irauten dute ebakuntzaren ondoren 5 urte edo gehiago.
Sabeleko minaren, icteritzaren eta abarren atzealdean, behazun-hodiak desblokeatzea beharrezkoa da batzuetan. Askapen hori behazun-hodietatik igarotzen den hodi mehe bat erabiliz egiten da.
Erradioterapia ez da kolangiokartzinomaren ohiko tratamendua, baina eraginkorra izan daiteke sintomak murrizteko eta metastasien hedapena mugatzeko. Bi erradioterapia mota daude: kanpoko izpien erradioterapia eta barneko erradioterapia.
Gainera, erradioterapiak bigarren mailako efektuak eragin ditzake, hala nola goragalea, oka edo are neke larria.
Kimioterapia erradioterapiaren antzeko helburuetarako ere erabiltzen da. Edo sintomak murrizteko, tumorearen hedapena mugatzeko eta kaltetutako subjektuaren bizi-itxaropena handitzeko. Kimioterapia erradioterapiarekin konbinatzen da. Kimioterapiarekin lotutako bigarren mailako efektuak erradioterapiarekin eta ile-galerekin lotutakoak ere badira.
Zenbait ikerketak kimioterapian erabiltzen diren bi sendagaien (Cisplatin eta Gemcitabine) konbinazioarekin lotutako onurak erakutsi dituzte.
Orain arte, behazun-hodietako minbiziarekin lotutako tratamenduak ez dira beste minbizi mota batzuekin lotutakoak bezain eraginkorrak. Hori dela eta, ikerketa askok minbizi mota honetan jartzen dute arreta, gaixotasuna tratatzeko modu hobeak aurkitzeko.
Horrez gain, terapia zuzenduak garatzeko ikerketak ere gaur egungoak dira. Hauek minbiziaren garapenaren fase jakin bati zuzendutako sendagaiak dira.